Ascesso dentale: sintomi, pericoli e terapie per salvare il dente
11 Marzo 2026 | Fabio Betteti

11 Marzo 2026 | Fabio Betteti
Un dolore acuto, pulsante, che non dà tregua né di giorno né di notte. Se stai leggendo questa guida, è molto probabile che tu stia cercando una risposta immediata a una delle manifestazioni più dolorose e temute in odontoiatria: l’ascesso dentale.
Quando si presenta un ascesso a un dente, il corpo sta inviando un segnale d’allarme inequivocabile: c’è un’infezione batterica in corso che non può essere ignorata. Molti pazienti tentano di sopportare il dolore sperando che passi da solo, ma questa patologia richiede un intervento tempestivo per evitare che l’infezione si diffonda ai tessuti circostanti.
In questo articolo analizzeremo nel dettaglio cos’è un ascesso, come distinguere i vari sintomi, le cause scatenanti e, soprattutto, le terapie moderne per risolvere il problema alla radice, eliminando il dolore e salvando il dente naturale.
Cos’è un ascesso dentale e perché si forma
L’ascesso dentale è un accumulo di pus (materiale purulento composto da batteri, globuli bianchi morti e residui tissutali) che si forma all’interno dei tessuti che circondano il dente o al suo interno. È la risposta difensiva del nostro organismo a un’infezione batterica acuta.
Non si tratta di una semplice infiammazione: è una condizione patologica che indica che i batteri hanno superato le barriere protettive dello smalto e della dentina, raggiungendo zone vitali come la polpa dentaria (il “nervo”) o le tasche gengivali profonde.
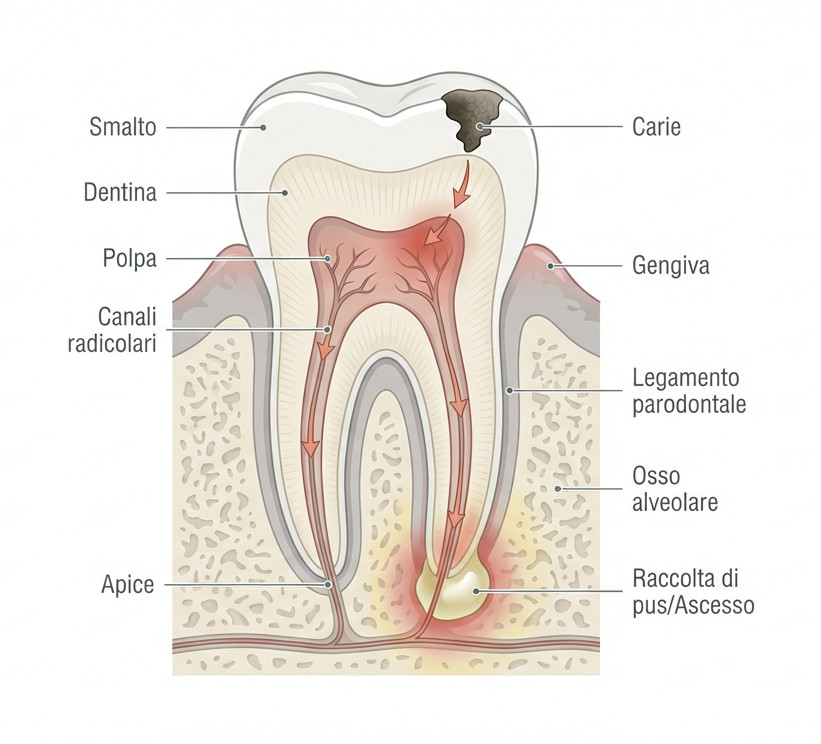
Visivamente, un ascesso in bocca può manifestarsi con un evidente gonfiore della guancia o, in casi più localizzati, come una piccola “pallina” sulla gengiva (fistola) da cui può fuoriuscire liquido. Tuttavia, il processo infettivo inizia molto prima che il gonfiore diventi visibile esternamente. Comprendere il meccanismo di formazione è il primo passo per capire perché i rimedi casalinghi non possono curarlo definitivamente: l’infezione è profonda e necessita di una pulizia meccanica e farmacologica professionale.
I sintomi principali: come riconoscere l’infezione
Riconoscere tempestivamente i sintomi dell’ascesso dentale è fondamentale per intervenire prima che la situazione peggiori. Sebbene il dolore sia il campanello d’allarme primario, esistono altri segnali specifici che aiutano a identificare questa condizione.
Ecco una lista dettagliata per l’autodiagnosi rapida (da confermare sempre con una visita specialistica):
– Dolore pulsante e continuo: a differenza di una semplice sensibilità, il dolore da ascesso è spesso descritto come un “battito” all’interno del dente. Tende ad aumentare in posizione sdraiata (a causa del maggior afflusso di sangue alla testa) e durante la masticazione.
– Gonfiore (edema): può interessare la gengiva, che appare rossa e tesa, ma nei casi più avanzati si estende alla guancia, al collo o alla mandibola, deformando visibilmente il profilo del viso.
– Ipersensibilità termica: una reazione acuta e dolorosa al contatto con cibi o bevande molto calde o molto fredde.
– Presenza di pus in bocca: se l’ascesso drena spontaneamente (spesso attraverso una fistola gengivale), si avverte improvvisamente un sapore sgradevole e amaro, talvolta accompagnato da una momentanea riduzione del dolore.
– Sintomi sistemici: nei casi più gravi, l’infezione locale provoca una risposta generale dell’organismo, con febbre, malessere generale e ingrossamento dei linfonodi del collo (linfoadenopatia).
– Alitosi: l’infezione batterica produce composti volatili che causano un alito cattivo persistente.
Tipologie di ascesso: parodontale o periapicale?
Non tutti gli ascessi sono uguali. Per definire la corretta cura dell’ascesso dentale, il dentista deve prima identificarne l’origine esatta. Esistono principalmente tre tipologie, distinte in base alla zona di partenza dell’infezione:
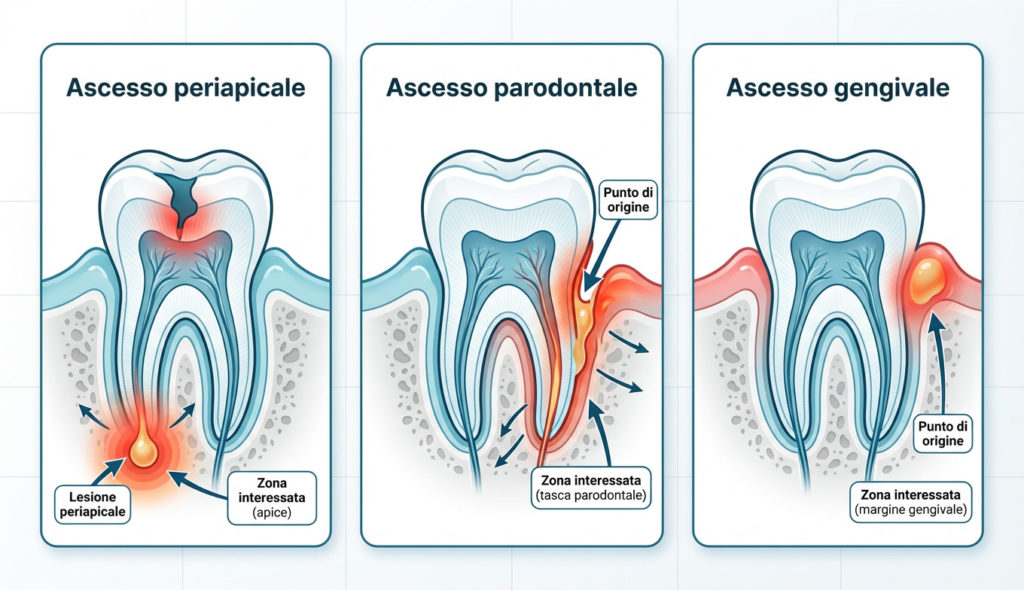
1. Ascesso periapicale
È la forma più comune. L’infezione ha origine all’interno del dente, nella polpa dentaria, e si diffonde fino all’apice della radice (la punta della radice nel profondo dell’osso).
– Causa scatenante: solitamente una carie profonda non curata che ha necrotizzato il nervo, oppure un trauma dentale pregresso.
– Dove si trova: alla base della radice del dente.
2. Ascesso parodontale
In questo caso, l’infezione parte dai tessuti di sostegno del dente (parodonto). È tipico dei pazienti che soffrono di parodontite (piorrea).
– Causa scatenante: batteri che si accumulano nelle tasche gengivali profonde (spazio tra dente e gengiva) dove lo spazzolino non arriva.
– Dove si trova: lungo il lato della radice, nella gengiva adiacente.
3. Ascesso gengivale
È una forma meno complessa che coinvolge solo il tessuto gengivale marginale, senza intaccare il dente o il legamento parodontale.
– Causa scatenante: spesso causato da un corpo estraneo (come una buccia di popcorn o una setola dello spazzolino) rimasto incastrato nella gengiva, provocando un’infezione localizzata.
Cause e fattori di rischio da non sottovalutare
Perché si forma un ascesso? La risposta breve è: batteri. Tuttavia, è importante analizzare le cause dell’ascesso dentale per comprendere come prevenirlo. La bocca è un ambiente ricco di batteri; l’infezione si scatena quando questi microrganismi trovano una via d’accesso verso tessuti che dovrebbero rimanere sterili.
Le cause principali includono:
– Carie non curate: è la causa numero uno. Una carie superficiale, se trascurata, scava attraverso lo smalto e la dentina fino a raggiungere la polpa dentale. Una volta infettata la polpa, i batteri discendono lungo il canale radicolare creando l’ascesso all’apice.
– Malattia parodontale: l’accumulo di tartaro sotto-gengivale crea tasche in cui i batteri proliferano, portando ad ascessi parodontali.
– Traumi dentali: una caduta o un colpo possono interrompere l’afflusso di sangue al dente, causandone la morte (necrosi) anche senza segni esterni visibili. Il tessuto morto all’interno del dente diventa terreno fertile per i batteri.
– Devitalizzazioni precedenti fallite: se una vecchia terapia canalare non ha sigillato perfettamente il dente, i batteri possono ri-colonizzare i canali.
– Denti del giudizio inclusi: un dente che non riesce a erompere completamente può creare lembi di gengiva dove si accumulano cibo e batteri (pericoronite), evolvendo spesso in ascesso mandibolare.
Fattori di rischio come il fumo, il diabete non compensato e un sistema immunitario depresso possono facilitare l’insorgenza dell’infezione e renderne più difficile la guarigione.
Cosa fare subito: rimedi temporanei e quando correre dal dentista
Nel momento in cui si avverte il dolore acuto, l’obiettivo primario è gestire la sofferenza in attesa della visita professionale. È fondamentale distinguere tra rimedi palliativi utili e comportamenti dannosi.
Cosa fare (rimedi temporanei):
– Impacchi freddi esterni: applicare del ghiaccio avvolto in un panno sulla guancia in corrispondenza della zona dolente. Il freddo agisce come vasocostrittore, riducendo gonfiore e dolore.
– Antidolorifici: assumere farmaci da banco come ibuprofene o paracetamolo (seguendo le indicazioni del foglietto illustrativo) per alleviare il sintomo. Attenzione: l’antidolorifico copre il sintomo ma non cura l’infezione.
– Risciacqui con acqua e sale: una soluzione salina tiepida aiuta a disinfettare blandamente la zona e a lenire l’infiammazione gengivale.
– Dormire con la testa sollevata: utilizzare un cuscino in più aiuta a ridurre la pressione sanguigna nella zona della testa, attenuando la sensazione pulsante.
Cosa NON fare:
– Mai applicare aspirina direttamente sulla gengiva: è un errore comune che provoca gravi ustioni chimiche alla mucosa, peggiorando il dolore.
– Non tentare di “scoppiare” l’ascesso: bucherellare il rigonfiamento con aghi o strumenti casalinghi è pericolosissimo. Si rischia di spingere i batteri nel circolo sanguigno causando una setticemia.
– Evitare il calore: niente borse dell’acqua calda sulla guancia; il calore favorisce la proliferazione batterica e aumenta il gonfiore.
– Non assumere antibiotici senza prescrizione: l’uso improprio di antibiotici può renderli inefficaci e non sostituisce l’intervento meccanico del dentista.
Segnali di allarme rosso: se il gonfiore si estende rapidamente verso l’occhio o il collo, se si ha difficoltà a deglutire o a respirare, o se la febbre sale improvvisamente sopra i 38°C, è necessario recarsi immediatamente al Pronto Soccorso.
La cura dell’ascesso
Per guarire definitivamente, è necessario un approccio clinico professionale. La terapia dell’ascesso dentale non si limita a spegnere il dolore, ma mira a eliminare la causa batterica e, quando possibile, a preservare l’elemento dentale.
Il protocollo di cura si divide solitamente in due fasi:
Fase 1: Gestione dell’urgenza e dell’infezione
L’obiettivo immediato è drenare il pus per alleviare la pressione interna (e quindi il dolore) e fermare la proliferazione batterica.
– Drenaggio: il dentista può praticare una piccola incisione nell’ascesso o aprire il dente per permettere al pus di defluire. Il sollievo è spesso immediato.
– Terapia farmacologica: viene prescritta una terapia antibiotica mirata (solitamente amoxicillina associata ad acido clavulanico, o alternative per allergici) per supportare il sistema immunitario nell’eliminare l’infezione dai tessuti circostanti.
Fase 2: Terapia risolutiva
Una volta che la fase acuta è sotto controllo, si interviene sulla causa per evitare recidive.
– Terapia Canalare (Devitalizzazione): per gli ascessi periapicali, questa è la terapia d’elezione per salvare il dente. Utilizzando strumenti di precisione (spesso con l’ausilio del microscopio operatorio), il dentista rimuove la polpa infetta, disinfetta i canali radicolari e li sigilla con materiale biocompatibile. Questo permette di mantenere il proprio dente in bocca, evitando l’estrazione.
– Terapia Parodontale: se l’ascesso è di origine gengivale, si procede con una pulizia profonda delle tasche parodontali (levigatura radicolare) per rimuovere tartaro e batteri.
– Estrazione: rappresenta l’ultima spiaggia. Si ricorre all’estrazione solo se il dente è fratturato in modo irreparabile o se la struttura residua non è sufficiente per essere ricostruita.
Per i pazienti che soffrono di ansia o paura del dolore, le moderne cliniche offrono opzioni di sedazione cosciente, che permettono di affrontare l’intervento in totale relax, eliminando lo stress emotivo legato alla procedura.
Complicanze: cosa succede se non si cura un ascesso
Sottovalutare un ascesso dentale o interrompere la cura non appena svanisce il dolore è un errore grave. Un’infezione non trattata correttamente non sparisce: si “cronicizza”. Questo può portare a conseguenze serie:
– Perdita del dente: l’infezione distrugge progressivamente l’osso alveolare che sostiene il dente, rendendolo mobile fino alla caduta o alla necessità di estrazione.
– Cisti e granulomi: l’organismo tenta di circoscrivere i batteri formando cisti all’apice della radice, che possono erodere l’osso mascellare o mandibolare.
– Infezione degli spazi profondi (ascesso mascellare/mandibolare): il pus può farsi strada attraverso i tessuti molli raggiungendo zone pericolose come il pavimento della bocca (Angina di Ludwig) o i seni mascellari.
– Sepsi: nei casi più estremi, i batteri entrano nel circolo sanguigno diffondendo l’infezione ad altri organi (cuore, reni, articolazioni).
Prevenzione: come evitare recidive
La buona notizia è che la maggior parte degli ascessi dentali è prevenibile. Mantenere la bocca sana richiede costanza, ma è l’investimento migliore per evitare dolori futuri.
– Igiene orale impeccabile: spazzolare i denti almeno due volte al giorno e, soprattutto, utilizzare il filo interdentale o lo scovolino quotidianamente. Molti ascessi nascono tra un dente e l’altro, dove lo spazzolino non arriva.
– Visite di controllo periodiche: non aspettare il dolore per andare dal dentista. Controlli regolari e igiene professionale (detartrasi) ogni 6 mesi permettono di intercettare carie e problemi gengivali quando sono ancora indolori e facili da curare.
– Cura tempestiva delle carie: una piccola otturazione oggi evita una devitalizzazione (o un ascesso) domani.
Domande frequenti sull’ascesso
L’ascesso passa da solo?
No. Anche se il dolore diminuisce o la fistola si rompe facendo uscire il pus, l’infezione batterica rimane attiva all’interno del dente o della gengiva e continuerà a distruggere i tessuti se non trattata professionalmente.
Quanto dura il dolore di un ascesso?
Il dolore acuto può durare diversi giorni se non trattato. Con l’inizio della terapia antibiotica e il drenaggio effettuato dal dentista, il sollievo è solitamente percepibile già entro le prime 24 ore.
L’antibiotico basta per guarire?
No. L’antibiotico riduce la carica batterica nei tessuti circostanti e calma i sintomi, ma non può raggiungere i batteri annidati all’interno del dente necrotico o nel tartaro profondo. Senza la rimozione meccanica della causa (devitalizzazione o pulizia parodontale), l’ascesso tornerà.
Come gestire l’ascesso nei bambini?
L’ascesso nei denti da latte (decidui) è frequente e non va sottovalutato, poiché può danneggiare il germe del dente permanente sottostante. È necessario consultare subito un pedodontista e non somministrare farmaci per adulti senza indicazione medica.
Conclusione: prenota la tua visita di controllo
L’ascesso dentale è una patologia che richiede competenza, rapidità e tecnologia adeguata. Affidarsi a cure fai-da-te o attendere che il problema si risolva spontaneamente espone al rischio di perdere il dente o di subire complicazioni sistemiche.
Presso Faggian Clinic, il nostro approccio è focalizzato sulla conservazione del sorriso naturale. Grazie a protocolli diagnostici avanzati e all’uso del microscopio operatorio, siamo in grado di trattare anche le infezioni più complesse con la massima precisione, riducendo al minimo il disagio per il paziente. Il nostro obiettivo non è solo eliminare il dolore immediato, ma garantire una guarigione completa e duratura.
Se avverti i sintomi descritti in questa guida, non aspettare oltre. Contattaci per una visita di controllo: intervenire subito è il modo migliore per salvare il tuo dente e ritrovare il benessere.


