Parodontite e granuloma apicale: cause, sintomi, tempi di guarigione e terapie
27 Marzo 2026 | Fabio Betteti

27 Marzo 2026 | Fabio Betteti
Sapevi che oltre il 60% della popolazione che si sottopone a visite odontostomatologiche presenta almeno un granuloma senza esserne a conoscenza? Sebbene questa patologia sia percentualmente poco rilevante se si considerano i denti coinvolti – mediamente meno del 10% – l’impatto sul numero di pazienti coinvolti è altissimo.
La parodontite apicale (comunemente nota come granuloma) è un’infiammazione dei tessuti periradicolari, ovvero i tessuti che circondano la punta della radice del dente, indotta, nella stragrande maggioranza dei casi, da un’infezione batterica intraradicolare.
Quando viene diagnosticata questa problematica, o quando si avverte un forte dolore alla masticazione, è normale provare preoccupazione per le sorti del proprio dente. Tuttavia, la moderna endodonzia offre soluzioni altamente predicibili. Comprendere la natura di questa infezione e il modo in cui il nostro stesso corpo è in grado di guarirla, se supportato dalle giuste terapie mediche, è il primo passo per affrontare il percorso di cura con serenità e salvare l’elemento dentale.
Cause e sviluppo dell’infezione: cosa succede al dente
Tra tutte le patologie dentali, l’infezione del canale radicolare possiede caratteristiche biologiche uniche. A differenza della carie o delle malattie parodontali, che insorgono in siti del cavo orale nei quali già risiede un biofilm microbico cellulare, la parodontite apicale si instaura in una sede (l’interno della radice del dente) dove normalmente i microrganismi non risiedono.
L’infezione prende il via esclusivamente dopo che la polpa è diventata necrotica (la morte del “nervo”). Questa condizione può essere causata da carie, traumi, grave malattia parodontale, oppure può instaurarsi dopo che la polpa è stata rimossa in un precedente trattamento canalare.
Una volta avviata l’infezione, i batteri iniziano a colonizzare lo spazio endodontico organizzandosi in comunità di biofilm attaccate alle pareti del canale. Sebbene siano state rilevate più di 500 specie batteriche, un gruppo selezionato di 20-30 specie costituisce il microbioma centrale. Le specie anaerobiche obbligate sono predominanti nelle parodontiti apicali primarie, mentre nei casi di patologia post-trattamento si rileva l’abbondanza sia di anaerobi obbligati che facoltativi.
Questa infezione avanza gradualmente verso il basso, in direzione apicale. La patologia si concretizza quando i microrganismi e i loro fattori di virulenza (ad es. le tossine) raggiungono i tessuti periradicolari attraverso i forami apicali e laterali, nonché attraverso perforazioni radicolari iatrogene, scatenando l’infiammazione.
Parodontite apicale acuta e cronica: classificazione e sintomi
I vari tipi di lesioni periapicali insorgono quando si altera il delicato equilibrio tra flora microbica intracanalare e difese dell’ospite a livello del periapice. A seconda che lo spostamento di questo equilibrio risulti a favore o contro le difese dell’ospite, si verificano determinati quadri clinici ed istologici.
Dal punto di vista istologico, la parodontite apicale viene classificata in tre varianti:
– Parodontite apicale acuta (sintomatica): è scatenata da un improvviso squilibrio a favore dei batteri. I sintomi sono inequivocabili e includono dolore intenso, dolorabilità alla percussione e masticazione, con possibile comparsa di gonfiore e formazione di pus (ascesso dentale).
– Parodontite apicale cronica o granuloma periapicale (asintomatica): è la forma di gran lunga più frequente. In questo caso il sistema immunitario confina l’infezione creando una massa di tessuto infiammatorio cronico attorno alla radice, all’interno del quale si possono trovare residui epiteliali. Non provocando dolore, viene spesso scoperta incidentalmente tramite radiografie.
– Cisti radicolare: insorge quando i residui epiteliali presenti nel granuloma si organizzano formando una vera e propria cavità parzialmente o totalmente delimitata da epitelio.
Come si cura la parodontite apicale: l’obiettivo dell’endodonzia
Esiste un falso mito: l’idea che il dentista debba fisicamente “asportare” il granuloma per guarire il dente. In realtà, l’obiettivo finale del trattamento canalare è curare la parodontite impedendo ai batteri di infettare (o reinfettare) lo spazio pulpare, ovvero eradicando o controllando un’infezione canalare già esistente.
Le opzioni terapeutiche comprendono:
– Trattamento endodontico (Devitalizzazione o Ritrattamento): è la terapia d’elezione, eseguita su solide basi scientifiche e microbiologiche. L’endodontista riduce drasticamente la carica batterica intracanalare e sigilla il sistema, impedendo il passaggio di antigeni verso i tessuti periapicali.
– Chirurgia endodontica (Apicectomia): intervento eseguito di rado, qualora l’anatomia o ostacoli intracanalari impediscano la disinfezione ortograda tradizionale.
– Estrazione: rappresenta l’estrema ratio nel caso in cui le terapie endodontiche risultino inapplicabili.
La terapia farmacologica (antibiotici) è unicamente di supporto nella fase acuta, ma non agisce sulla causa posta all’interno del canale radicolare privo di innervazione e vasi sanguigni.
Il processo di guarigione, i fattori sistemici e il traguardo ideale
Un concetto fondamentale è che la guarigione dei granulomi periapicali non è il risultato dell’azione curativa diretta del trattamento.
Il processo inizia con un’infiammazione transitoria e si risolve con la fase di clearance o “depurazione” del mix di tossine e antigeni batterici da parte dell’organismo. Eliminando l’infezione e sigillando il canale, si permette al tessuto infiammatorio cronico di trasformarsi in tessuto riparativo. È quindi il corpo stesso a riparare o rigenerare i tessuti tramite vie biologiche naturali. Il trattamento endodontico ha solo eliminato ciò che impediva la naturale guarigione del granuloma e cioè l’infezione intracanalare.
Tempi di latenza e fattori individuali
La guarigione periapicale mostra latenza, impiegando mesi o anni per manifestarsi. La maggior parte guarisce entro 1 anno, ma le lesioni estese possono richiedere fino a 4 anni.
Anche a fronte di un trattamento endodontico ottimale, il corpo ha bisogno dei giusti meccanismi biologici, profondamente influenzati da fattori genetici e di salute generale. Alterazioni del turnover osseo, carenza di nutrienti, riduzione della microvascolarizzazione o malfunzionamento dei fibroblasti espongono al rischio di guarigione incompleta. In questi ruoli incidono enormemente:
– Età, stress e ormoni.
– Assunzione di vitamine, nutrizione e stato di idratazione.
– Polimorfismo genetico.
– Malattie sistemiche (diabete, malattie cardiovascolari, osteoporosi).
– Abitudine al fumo.
Distinguere i diversi gradi di successo clinico e radiologico
La valutazione della guarigione segue precisi criteri:
– Successo clinico: assenza postoperatoria di infezione e infiammazione (nessun dolore, assenza di dolorabilità alla palpazione e percussione, assenza di gonfiore e sinusite).
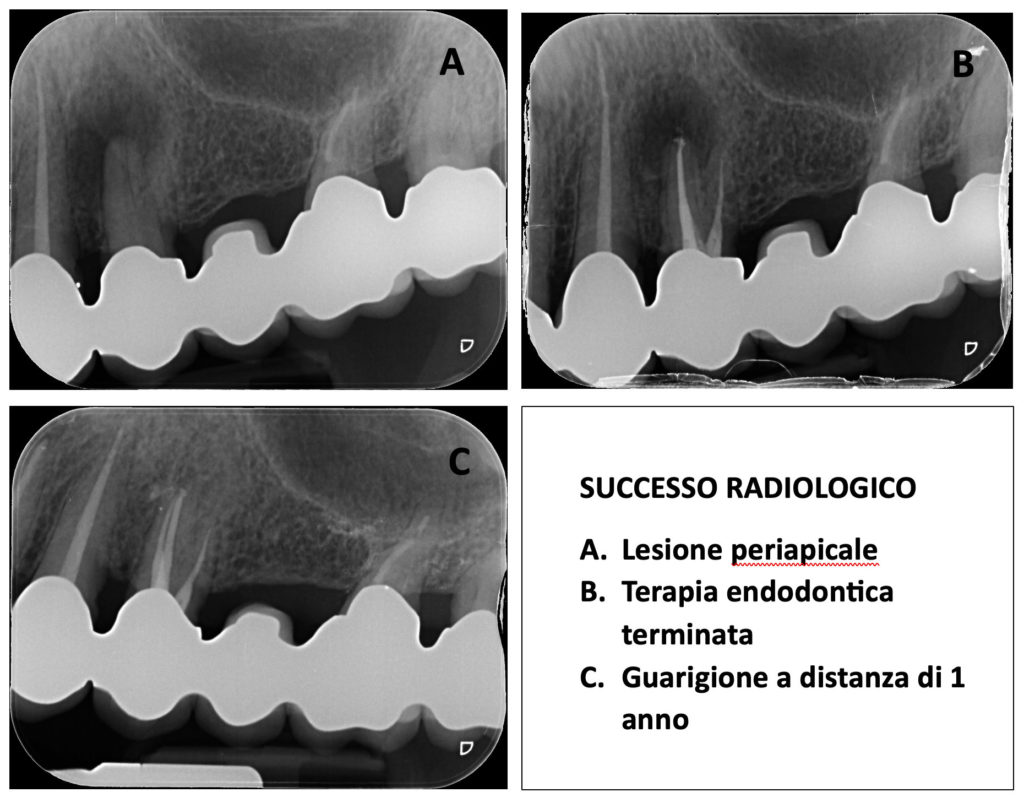
– Successo radiologico: a medio termine, la riduzione radiografica dell’area scura in 2D (rx endorale) o 3D (CBCT), fino a ritrovare il normale spazio del legamento parodontale.
– Successo istologico: è l’obiettivo biologico ideale: la rigenerazione completa con formazione di cemento sulla punta della radice. Sebbene inconfutabile, è un traguardo clinicamente non misurabile in vivo, in quanto comporterebbe l’amputazione della radice per analizzarla al microscopio.
Curare la parodontite apicale: il percorso terapeutico per salvare il dente naturale
Affrontare una patologia complessa come la parodontite apicale richiede una profonda conoscenza microbiologica unita a tecnologie all’avanguardia ed esperienza consolidata.
In Faggian Clinic, il salvataggio dei denti naturali è una priorità. Il nostro team si avvale di protocolli operativi rigorosi e, come raccomandato per valutare l’area periapicale in modo inequivocabile, sfruttiamo la tecnologia 3D CBCT. Questo ci consente di valutare tridimensionalmente la reale estensione della lesione e mappare i canali prima del trattamento endodontico, garantendo cure sicure per raggiungere il pieno successo radiologico e clinico.
Se ti è stata diagnosticata un’infezione apicale o desideri valutare devitalizzazioni passate, contattaci e prenota una visita di controllo. Il tuo corpo ha la capacità di guarire: noi ti forniamo l’eccellenza clinica per permettergli di farlo.


